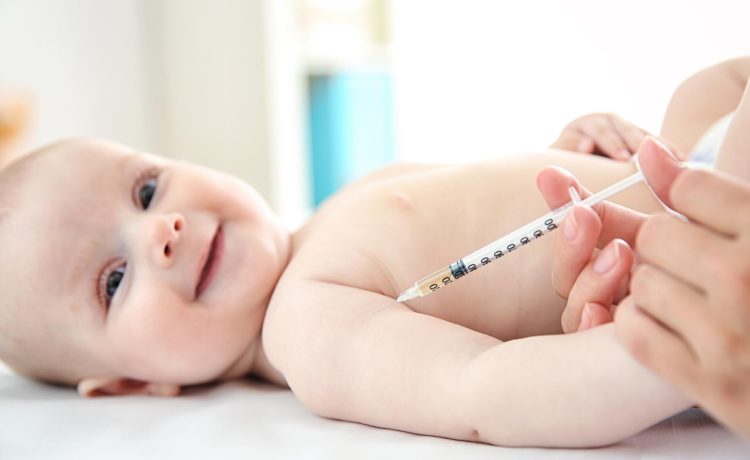
Dentizione: sintomi e rimedi quando al tuo bambino sta per nascere il primo dentino
Buongiorno mamme, allora dove eravamo rimaste…?
Ah sì, avevamo superato lo step dei primi 3 mesi tempo dopo il quale, ho sentito dire, doveva avvenire una specie di miracolo, il bimbo o la bimba in questione si sarebbe dovuto mettere a dormire, basta coliche o disturbi incomprensibili… ahimè però ciò non corrisponde proprio al vero…sicuramente il bebè dovrebbe ormai avere assunto dei ritmi un po’ più regolari sia nel mangiare che nel dormire, le coliche man mano si stanno attenuando, insomma apparentemente tutto bene ma un giorno potrebbe capitare qualcosa di inaspettato che può cambiare i ritmi guadagnati duramente.
SINTOMI:
A volte possono comparire sintomi quali arrossamento e irritazione della pelle delle guance, del mento, del collo e del sederino, febbre, inappetenza, disturbi gastrointestinali (causati da una temporanea diminuzione delle difese immunitarie) ma soprattutto i segnali caratteristici sono: irritabilità, sonno disturbato con frequenti risvegli e smani di mordere qualsiasi cosa.
A quel punto dopo aver escluso che abbia fame o altro problema evidente, sorge un dubbio… ma è possibile? Non è presto? I dentini cominciano a spuntare più avanti. E invece non è proprio così.
Ogni bambino è differente!
La comparsa del primo dente avviene mediamente intorno al 6° mese di vita, tuttavia, non tutti i bimbi vedono spuntare i dentini nei periodi prestabiliti dalle tabelle dei pediatri in alcuni possono comparire addirittura al 9°-10° mese e in altri, sia pure molto più raramente, avviene molto prima già intorno al 4°-5°, senza costituire un’anomalia (la dentizione infatti è regolata da fattori ereditari).
C’è da dire inoltre che non tutti soffrono particolarmente ogni volta che un nuovo dente spunta dalle gengive
Già verso il 3° mese, si può cominciare a notare, che il bambino si mette a “fare le bave”. Questo fenomeno è dovuto sia alla maturazione dell’attività delle ghiandole che producono la saliva sia al fatto che il bambino non ha ancora imparato a deglutire la saliva. Questo fenomeno è spesso associato all‘inizio della dentizione, poiché l’irritazione delle gengive stimola, come conseguenza, una maggiore salivazione. Non corrisponde, invece, a una reale condizione dello sviluppo dentario del bambino, bensì più a una credenza popolare, la cosiddetta “duplicazione delle gengive” cioè la sensazione che il bordo gengivale del bambino si raddoppi per poter lasciare spazio all’eruzione dei denti.
A prescindere dalle tradizioni, una cosa è certa: la dentizione è un processo lungo e a volte fastidioso che il neonato inizia a sviluppare a partire dal 3°- 4° mese di vita e si completa, nella dentatura da latte, intorno ai 3 anni.
RIMEDI:
è proprio a causa della pressione sulle gengive esercitata dai denti, la causa dei fastidi dei bambini. La mia filosofia è intervenire nel modo più naturale e meno invasivo possibile, quindi i miei consigli tenderanno su questa direzione.
GIOCHI DA MORDERE: SÌ
E’ stato dimostrato che mordendo qualcosa i bimbi riescono a trovare sollievo, pertanto, in questa fase e in quella successiva della vera e propria dentizione, possiamo dargli sollievo offrendogli il ciuccio o i massaggiagengive creati appositamente a questo scopo, anche un massaggio con le dita (ben lavate) sulle gengive può alleviare il fastidio. Un altro buon sistema, non dispendioso, è quello di mettere un fazzoletto di cotone umido nel freezer per un’oretta e poi darlo al bambino da succhiare e per aumentare l’effetto calmante, è possibile anche immergerlo in camomilla non zuccherata.
Per chi optasse per i massaggia gengive, più comunemente definiti “DENTARUOLI” è bene dire che possono essere di silicone al 100%(morbido), oppure contenere acqua o gel necessario per l’azione refrigerante che effettuano, se tenuti nel frigo o nel freezer per essere raffreddati prima di usarli. Il freddo ha un effetto anestetizzante, che in generale aiuta a dare sollievo alle gengive gonfie. Ne esistono di diverse tipologie, specifiche per ogni periodo di crescita.
I massaggiagengive per la prima fase della dentizione, per esempio, si adattano delicatamente alla bocca per non procurare danni di nessun tipo al palato e per alleviare il fastidio procurato dai dentini che crescono nella parte frontale. I massaggiagengive da utilizzare nella seconda fase sono invece più grandi, realizzati in modo da limitare i fastidi provocati dai denti che spuntano nella zona mediana della bocca.
Per l’ultima fase, troviamo oggetti ancora più grandi, che permettono di intervenire sui denti che spuntano nella zona posteriore della bocca. Consiglio pertanto di scegliere un massaggiagengive che sia maneggevole e che sia adatto per la sua età, altrimenti potrebbe non risultare gradito. In commercio ce ne sono diversi validi, in cui è riportata appositamente l’età di riferimento, quindi in questo caso il mio indirizzo non è tanto sulla marca ma più orientato a seguire i mesi sulla confezione che in questo caso sono abbastanza fedeli per le esigenze del piccino, un altro elemento importante per la scelta è la leggerezza e maneggevolezza sia per voi che altrimenti dovreste tenerglielo sempre in bocca, sia per il piccolino che preferisce maneggiare personalmente, inoltre comincerà ad abituarsi a portare correttamente gli oggetti alla bocca.
Infine vi posso dire che non ho trovato dati sulla composizione del gel refrigerante all’interno dei massaggiagengive che è però garantito come atossico, la sua particolare consistenza permette di mantenere il freddo più a lungo, ma io per eccesso di precauzione ho preferito non acquistarlo, poiché nel caso si rompessero la bimba che non ha ancora provato altre consistenze oltre a quella liquida del latte si troverebbe con del gel in bocca e per i miei livelli di preoccupazione ho preferito dirottare la mia scelta altrove.
Esistono anche dei particolari ciucci apribili nei quali è possibile introdurre della frutta…a partire dal 4 mese infatti alcuni pediatri cominciano ad introdurre gli omogeneizzati di frutta, i più rigorosi invece ritengono che lo svezzamento debba iniziare a 6 mesi. Questi ciucci possono essere in silicone con dei forellini (sterilizzabile) o in rete lavabile (a mio avviso, meno igienico), con il duplice scopo quindi di introdurre cibi solidi in modo sicuro (i fori non consentono pezzi di cibo attraverso il quale potrebbero indurre soffocamento) e alleviare il dolore alle gengive unendo l’efficacia del fresco al sapore della frutta.
E’ possibile che il primo modello acquistato non sia quello di gradimento per il vostro piccolino, per forma o consistenza, vi consiglio di acquistare su Amazon per tempo, così senza problemi di tempistiche, riuscirete a trovare dentaruoli validi e di diversi tipi, a poco prezzo.
Di seguito vi elencherò alcuni che ho utilizzato:
Il primo l’ho acquistato e nonostante la consegna non immediata è il prodotto che ho pagato meno e che la mia piccola ha gradito di più, non ha una marca famosa ma è uguale a quelli della Tinabless con un costo decisamente inferiore. Qui per acquistarlo
Questo me lo hanno regalato, anche questo è stato molto gradito, soprattutto per la maneggevolezza. Ha diverse misure per i ciucci che si possono cambiare in base alla crescita della piccola, inoltre questo modello è dotato di tettarelle in silicone e non di rete, decisamente più igienico, lo trovate a questo indirizzo -> https://amzn.to/2PgEd6l
Questo l’ho acquistato ma la mia bimba non l’ha apprezzato molto, primo perché non riusciva a tenerlo in mano in autonomia e secondo per il materiale che per lei risultava essere troppo duro, eppure mi è stato molto consigliato, evidentemente per la mia bimba il fatto che non riuscisse a usarlo in autonomia è stato un deterrente. Lo trovate a questo indirizzo -> https://amzn.to/2UYBQdZ
PRODOTTI OMEOPATICI: SÌ
Anche l’omeopatia rappresenta un valido aiuto, naturale ed innocuo, di dare sollievo al piccolo durante questo evento fisiologico della sua vita. Mi è capitato di seguire le indicazioni presenti sul sito della Dott.ssa Alessandra Turconi, laureata in Medicina e Chirurgia e specializzata in Pediatria all’università di Milano, Omeopata e Pediatra di Famiglia; la dott.ssa Turconi si interessa di salvaguardia della salute dei bambini e alla prevenzione in generale, con una particolare attenzione alla medicina naturale e all’alimentazione in età pediatrica.
Riporto il link di quanto da lei scritto in merito alla dentizione: http://lamiadottoressa.it/index.php/i-miei-articoli/
Esistono anche in commercio, sia preparati “compositi”, ossia contenenti più rimedi omeopatici, in formulazione sia in granuli che in fiale; sia prodotti in gel da applicare 4-5 volte al giorno.
A me personalmente sono state consigliate da diversi pediatri le fiale di CAMILIA , composta da Belladonna 5CH – 333,3 mg; Chamomilla vulgaris 9CH – 333,3 mg; Ferrum phosphoricum 5CH – 333,3 mg; Eccipiente acqua purificata, contiene inoltre tre sostanze attive, tradizionalmente utilizzate dalla farmacologia omeopatica nel trattamento sintomatico dei disturbi della dentizione: Chamomilla vulgaris, Phytolacca decandra e Rheum. Chamomilla agisce sull’infiammazione, calmando il dolore e l’irritabilità del piccolo. Phytolacca calma la smania di mordere e il fastidio che il bimbo lamenta alla gengive. Infine, Rheum è indicato per la diarrea e le coliche dolorose che si possono manifestare durante la dentizione.
E’ un rimedio omeopatico pertanto non a tutti i bimbi garantisce effettivamente il risultato ma nel contempo è privo di effetti collaterali e non ha controindicazioni particolari, è bene comunque informare il proprio pediatra. Si tratta di una soluzione completa e sicura io le ho usate e mi sono trovata bene, poiché ancora non si parla di dentizione e dolore ma bensì di fastidio, infatti sono consigliate i giorni in cui il piccolino è particolarmente irritabile, in questi casi aiutano a rilassare il bambino e attenuano il male ma in caso di dolori acuti sicuramente sono da associare a qualcosa di più forte. Diciamo che in questa prima fase in cui la gengive si sta solo preparando possono essere un valido aiuto.
Un altro prodotto omeopatico è il KINDIVAL, buono anch’esso, ma quest’ultimo come eccipiente ha la saccarina cioè zucchero, che senz’altro male non fa, ma non lo rende ideale per la salute dei dentini e a parità di efficacia, mi sento di consigliare Camilia.
Per quanto riguarda le paste da mettere direttamente sulle gengive, un altro prodotto naturale di cui si sente parlare spesso, più per sentito dire che per consiglio medico, è il MIELE ROSATO che a differenza del miele da banco è depurato per surriscaldamento e non ha rischio di botulino ma è sconsigliato per i bambini sotto l’anno di età, perché potrebbe provocare l’insorgere di carie. Questo è il motivo per cui anche prodotti come il DENTINALE anch’esso molto consigliato, è a mio avviso da utilizzare solo in caso di emergenza assoluta poiché anch’esso ricco di zuccheri.
Diverse mamme mi hanno invece consigliato un BALSAMO PRIMI DENTI prodotto di origine naturale che calma i fastidi causati dalla dentizione (gengiva gonfia, rossa, infiammata, congestionata ed ipersalivazione) grazie alla presenza di peptidi naturali ad effetto analgesico; non contiene ne’ anestetico ne’ antinfiammatorio di sintesi, è privo di zuccheri ed è utilizzabile ripetutamente più volte al giorno, per questo considerato da loro molto efficace. Per i bimbi che soffrono di dolori dovuti alla dentizione in ogni caso NON si devono usare pomate a base di lidocaina, che possono provocare effetti collaterali seri che arrivano anche alla morte, ad affermarlo una nota dell’Fda, l’agenzia ha ricevuto 22 segnalazioni di effetti avversi dovuti all’ingestione di una quantità eccessiva di lidocaina, dalle convulsioni alle aritmie cardiache, con 11 decessi, probabilmente collegati. In generale, specifica l’Fda, i pediatri non dovrebbero prescrivere farmaci per il dolore dovuto ai denti che stanno uscendo, e i genitori dovrebbero seguire le raccomandazioni dell’American Academy of Pediatrics.
COLLANA D’AMBRA: NO
Queste collanine si possono trovare nei supermercati, nei negozi per bambini, nelle farmacie (In Francia e Svizzera No), su Internet e costano tra i 15 e i 20 euro. Ma sono realmente efficaci?
Secondo alcuni, la pietra d’ambra avrebbe proprietà analgesiche, disinfiammanti e stimolanti del sistema immunitario.
La sostanza contenuta nella pietra che, grazie al surriscaldamento ottenuto dal contatto con la pelle, sarebbe in grado di apportare questi benefici sarebbe l’acido succinico. Iniziamo col dire che sui presunti benefici dell’acido succinico non esistono riscontri scientifici, a sostenere tale tesi oltre le varie ricerche è anche la geologa Elisa Brussich, che sta muovendo una vera e propria campagna contro tali ornamenti. In secondo luogo, se anche si volesse credere a queste proprietà benefiche, va detto che l’acido succinico, che è effettivamente presente in proporzioni tra il 2 e l’8% nell’ambra baltica tanto da essere chiamato “spirito dell’ambra”, viene rilasciato dalla pietra solo a temperature molto elevate. Nel caso delle collanine d’ambra, quindi, non basterebbe il solo calore del corpo umano a far rilasciare questa sostanza. Al contrario, secondo molti pediatri è concreto il pericolo di soffocamento. Isabelle Claudet, capo del dipartimento di Pediatria d’emergenza del Children’s Hospital di Tolosa, in Francia, ha pubblicato nel 2012 uno studio nel quale ha analizzato il motivo per cui, a dispetto dei rischi, molti genitori continuino a mettere le collanine d’ambra al collo dei loro piccoli, la conclusione è stata che, vedendo la sofferenza dei bambini durante il periodo della dentizione, la percezione astratta del pericolo di strangolamento viene “oscurata” dal tentativo concreto di dargli sollievo. E’ assente invece, secondo i commercianti, sia pericolo di strangolamento poiché le collanine hanno una chiusura di sicurezza con un punto di cedimento, e se la collana viene sottoposta a trazione si apre, sia il pericolo di soffocamento, dal momento che le pietruzze sono bloccate una a una sul filo, e quindi in caso di rottura non esiste la possibilità che gli elementi si sfilino completamente, ma il rischio permane per la singola pietra. In conclusione mi sento di sconsigliare tale prodotto essendo a mio avviso, i rischi maggiori dei benefici, ma per chi non fosse giunto alla mia stessa conclusione poiché mamma, nonne, amiche l’hanno utilizzate senza che capitasse nulla, posso consigliare di non metterle attorno al collo ma alla caviglia così esplicherebbero il loro ruolo a riducendo i rischi.
Ricordo infine che, nei rari casi in cui, la dentizione si accompagna alla febbre il pediatra può consigliare un farmaco antipiretico a basa di paracetamolo (TACHIPIRINA) che, oltre a far abbassare la febbre ha anche un’azione antidolorifica, e in caso di diarrea è molto importante reintegrare i liquidi per evitare il rischio di disidratazione infine se il bambino mostra inappetenza è bene non forzarlo troppo evitando soprattutto di offrirgli cibi o bevande troppo calde che aumenterebbero la sensazione di fastidio.
Tabella di marcia sui vaccini: quando farli e altre curiosità
I vaccini, che argomento spinoso!
Soprattutto da quest’anno che sono passati obbligatori.
Premetto che il mio ruolo non è assolutamente quello di dire se è giusto o sbagliato farli, ma vi posso dire ciò che ho fatto io e il perché, forse potrà aiutarvi nelle vostre scelte.
Io sono la prima che reperisce molte informazioni su internet, ma quando lo faccio, cerco quanto più possibile di non farmi condizionare dalle mie idee anzi cerco di farmi un opinione in modo razionale.
Un convinto sostenitore del fatto che i vaccini non facciano bene, in automatico leggerà notizie su notizie e le suddividerà credendo ovviamente che chi dice il contrario è un truffatore e che chi sostiene le stesse sue tesi è un genio, quindi scriverà anche la sua opinione da profano che però vuole illuminare gli altri su ciò che ha letto e così inevitabilmente si moltiplicheranno le opinioni di chi in fondo non ne sa nulla perché non ha fatto studi specifici e si basa su informazioni riportate chissà da chi, ma allora mi chiedo: è sempre bene fidarsi di Facebook o altri social per reperire notizie?
Io penso che internet sia un valido strumento ma deve essere sempre supportato da tesi comprovate di veri specialisti del settore.
Siamo arrivati al punto in cui i medici sono tutti opportunisti senza scrupoli che per guadagnare due soldi in più ucciderebbero un sacco di bambini innocenti, somministrando medicine inutili a infanti solo per un tornaconto economico? Ma dai! Siamo seri?
La paura è intrinseca in ognuno di noi, io sono molto credente e la sera prima del vaccino prego sempre che non capiti nulla. Purtroppo è questo che guida la vita di tutti quanti noi: la paura.
I medici stessi, razionali per antonomasia, dichiarano che seppur piccoli i rischi ci sono, i vantaggi sono sempre e comunque maggiori.
È questione di numeri e calcolo delle probabilità, i numeri non sbaglino mai.
Come tutti i farmaci anche i vaccini possono causare effetti indesiderati, ma questi, nella maggior parte dei casi sono lievi e transitori. Di solito consistono infatti in febbre e gonfiore nel punto di inoculazione.
Questi effetti possono essere facilmente trattati e prevenuti con farmaci antinfiammatori ed antifebbrili. Eventi avversi più seri si manifestano solo molto raramente: un caso ogni migliaia o milioni di dosi somministrate.
È possibile che ci siano effetti collaterali gravissimi ma nei bugiardini di quasi tutte le medicine in commercio ci sono degli effetti collaterali gravi, e finché uno non prende il farmaco non può sapere se toccherà a lui o no, e allora cosa facciamo noi adulti?
Non mi risulta che se stiamo male non prendiamo medicine per paura dei possibili effetti collaterali.
Ho visto mamme non fare i vaccini e poi somministrare nuovi farmaci seppur blandi, al neonato, senza preoccuparsi minimamente se potessero esserci degli eccipienti che avrebbero potuto creare qualche reazione allergica.
Io sinceramente non vedo proprio dove sta la differenza.
I vaccini sono creati dalle stesse case farmaceutiche delle medicine, c’è un complotto internazionale che vuole ucciderci i figli e far sopravvivere gli adulti, tipo piaga d’Egitto?
Non credo.
Tutti noi amiamo i nostri figli e non vorremmo che gli capitasse mai nulla.
Sapete qual è stato il motivo principale che mi ha fatto scegliere di fare il vaccino?
Non l’obbligatorietà e non le possibili sanzioni. È stato pensare alle centinaia di bambini, i cui genitori una scelta non ce l’hanno, perché i loro bambini sono gravemente malati e non sono in grado di sostenere loro stessi un vaccino che per loro sarebbe prezioso e pagherebbero per riceverlo.
Invece loro sono costretti a pregare che il bambino accanto a loro sia stato vaccinato così non c’è rischio di contagio per una malattia che a causa del loro precario sistema immunitario sarebbe letale.
Non sono generosa o altruista ma aldilà dell’affetto per il proprio bambino, ogni bambino è importante e se il destino sceglierà che mia figlia sarà a pagarne il prezzo me ne farò una ragione ma non posso sentirmi responsabile per un eventuale decesso perché mia figlia ha attaccato qualche malattia. Io se avessi una bimba malata vorrei che gli altri non fossero egoisti e la pensassero così, allora qualsiasi discussione no vax svanirebbe nel nulla.
Ci si focalizza sull’obbligatorietà ma in realtà, almeno per quanto mi riguarda, non è stata quella a spingermi verso la scelta di vaccinarla. Se uno crede ai vaccini, lo fa a prescindere dall’imposizione.
Il decreto vaccini ha reso obbligatorie per i minori di 16 anni dieci delle vaccinazioni e ne ha fortemente raccomandate quattro ad offerta attiva e gratuita. Ma nel PNPV 2017-2019 sono altresì indicate in offerta attiva e gratuita anche le vaccinazioni antipapilloma virus (HPV) negli undicenni e anti-meningococcica tetravalente ACWY nell’adolescenza, che ovviamente mantengono il loro importante ruolo all’interno di una cornice di offerta vaccinale che mira alla protezione della popolazione fino all’età avanzata, sia attraverso i richiami periodici sia mediante vaccinazioni raccomandate specificatamente per l’anziano.
Di seguito il calendario delle vaccinazioni mese per mese:
– 3 MESE
Obbligatori
– Vaccino esavalente 1ª dose (difterite, il tetano, la pertosse, la polio, l’epatite B e le infezioni da Haemophilus influenzae tipo b)
Facoltativi
– Vaccino pneumococcico coniugato (PCV): 1ª dose
– Vaccino contro il meningococco B (MenB): 1ª dose (a distanza di 15 giorni dalla somministrazione dell’esavalente e del vaccino pneumococcico coniugato)
– Vaccino contro il rotavirus (Rotavirus): 1ª dose
– 4 MESE
Facoltativi
– Vaccino contro il meningococco B (MenB): 2ª dose (a distanza di 1 mese dalla 1ª )
– Vaccino contro il rotavirus (Rotavirus): 2ª dose
– 5 MESE
Obbligatori
– Vaccino esavalente 2ª dose (difterite, il tetano, la pertosse , la polio, l’epatite B e le infezioni da Haemophilus influenzae tipo b)
Facoltativi
– Vaccino pneumococcico coniugato (PCV): 2ª dose
– 6 MESE
Facoltativi
– Vaccino contro il meningococco B (MenB): 3ª dose (a distanza di 1 mese dalla 2ª )
– 11 MESE
Obbligatori
– Vaccino esavalente 3ª dose (difterite, il tetano, la pertosse , la polio, l’epatite B e le infezioni da Haemophilus influenzae tipo b)
Facoltativi
– Vaccino pneumococcico coniugato (PCV): 3ª dose
– 13 | 15 MESE
Obbligatori
– Vaccino tetravalente MPRV (morbillo, la parotite, la rosolia, e la varicella) o trivalente MPR + V: 1ª dose
Facoltativi
– Vaccino contro il meningococco C coniugato (MenC)
– Vaccino contro il meningococco B (MenB): 4ª dose
– 13 | 15 MESE
Obbligatori
– Vaccino tetravalente MPRV (morbillo, la parotite, la rosolia, e la varicella) o trivalente MPR + V: 2ª dose
Facoltativi
– Vaccino esavalente 4ª dose (difterite, il tetano, la pertosse , la polio) eliminati epatite B e influenza
Dopo la vaccinazione il bambino può condurre una vita “normale”: mangiare, bere, fare il bagnetto, uscire.
Alcune domande che mi sono sorte e a cui documentandomi e con l’esperienza ho dato una risposta.
1. Ci sono controindicazioni nella somministrazione del vaccino?
La vaccinazione può essere controindicata temporaneamente o in maniera definitiva.
Si hanno controindicazioni temporanee quando si verificano delle situazioni transitorie che non permettono la vaccinazione solo per il periodo in cui sono presenti. Si deve quindi rimandare la vaccinazione quando:
- il bambino ha malattie acute con febbre di grado elevato;
- se il bambino sta prendendo farmaci che agiscono sul sistema immunitario come cortisonici ad alte dosi.
Si hanno controindicazioni definitive, è bene quindi non fare il vaccino, quando il bambino:
- ha manifestato gravi reazioni a precedenti vaccinazioni;
- è affetto da malattie neurologiche in evoluzione;
- è allergico ad alcuni antibiotici quali streptomicina e neomicina (se l’antibiotico ne contiene)
Se il bambino è affetto da malattie quali leucemie, tumori, AIDS la situazione va valutata caso per caso.
Vi sono poi situazioni che non rappresentano vere e proprie controindicazioni ma richiedono alcune precauzioni.
Dovete segnalare quindi al pediatra se…
- il bambino ha avuto febbre molto alta ad una precedente dose dello stesso vaccino;
- se ha pianto molto ed era inconsolabile;
- se il bambino ha avuto convulsioni febbrili;
- se di recente gli sono state somministrate immunoglobuline;
2. Il bambino è contagioso?
Tanto per cominciare, bisogna distinguere tra ”vaccini inattivati e vaccini vivi attenuati”.
I primi non contengono agenti patogeni vivi, ma virus inattivati e sono costituiti solo da minime componenti di virus o batteri e non dai microrganismi nella loro interezza. I secondi, invece, proprio come dice il termine, sono costituiti da microrganismi ancora vivi, ma indeboliti.
Un vaccino inattivato – come l’esavalente – è per definizione incapace di trasmettere la malattia, perché di fatto non contiene l’agente responsabile.
In linea puramente teorica, il discorso potrebbe essere leggermente diverso per i vaccini che contengono virus vivi attenuati. Perché, appunto, in questo caso i microrganismi presenti sono vivi. Non dobbiamo però dimenticare che sono attenuati, cioè trattati in modo tale da non risultare infettivi, considerato che il loro obiettivo non è far ammalare chi li riceve, ma solo mettere in guardia il suo sistema immunitario, quindi anche il vaccino MPR è sicuro.
Il caso del vaccino contro la varicella è leggermente diverso. Chi riceve il vaccino può a sviluppare una forma molto lieve di malattia, con febbre e qualche vescicola. In questo caso il bimbo in questione è contagioso fino a che le vescicole saranno guarite. Ciò però accade molto raramente.
3. Il mio bambino è irrequieto. Che cosa devo fare?
Dopo la vaccinazione i bambini possono essere particolarmente irrequieti o piangere in modo inconsolabile, poiché possono sentire dolore nella sede di iniezione e/o avere la febbre. Si può somministrare un farmaco, il “paracetamolo” che aiuta a ridurre il dolore e la febbre. Se lo stato di irrequietezza persiste, nonostante il farmaco, per più di 24 ore consultate il pediatra di base.
4. La sede di iniezione è calda ed arrossata. Cosa devo fare?
Applicare un panno intriso di acqua fredda (ghiacciata), ben strizzato sulla zona dolente ed infiammata. Se ritenete che il bambino abbia molto dolore, poiché reagisce alla minima pressione, potete somministrare il paracetamolo secondo il peso del bambino. La zona di inoculazione non va mai massaggiata ma potrebbe essere utile spalmare Arnica gel.
Boiron Arnigel è un rimedio omeopatico in gel consigliato per attenuare i dolori di natura, viene utilizzato per calmare i gonfiori e i versamenti ematici, alle punture d’insetti. Buoni sono gli impieghi per il trattamento di disturbi osteo-articolari, leggere bruciature. Questa pianta difatti, oltre a ridurre il gonfiore, si presta come analgesico naturale. https://www.amazon.it/Arnica-35-6908-Boiron-Gel/dp/B00L7QNLAC/ref=sr_1_2?s=hpc&ie=UTF8&qid=1536323140&sr=8-2&keywords=arnica+gel+neonati
Se dopo 24 ore il rossore tende ancora ad aumentare chiamate il pediatra di fiducia o il vostro servizio vaccinale.
5. Penso che il bambino abbia la febbre. Che cosa devo fare?
Prima di tutto verificate se è vero, misurando la temperatura del bambino.
Se il bambino ha la febbre:
- dategli da bere acqua in abbondanza;
- vestitelo in modo leggero senza coprirlo eccessivamente
- somministrate il paracetamolo
La febbre può comparire entro due giorni dall’effettuazione della maggior parte dei vaccini. Solo per i vaccini contro il morbillo-parotite-rosolia e varicella, la febbre ed eventualmente l’esantema (puntini rossi diffusi sul corpo) possono comparire dopo 7/26 giorni.
Se il bambino continua ad avere la febbre per oltre 24 ore, se la febbre aumenta o il bambino presenta sintomi insoliti, consultare il pediatra o il pronto soccorso.
Tosse e raffreddore, uno dei primi malanni dei neonati
Prima di continuare, se vuoi scaricare tutta, ma proprio tutta la guida, compila il form qui sotto.
TOSSE e RAFFREDDORE
È un sintomo molto comune nell’età infantile, tanto da rappresentare, in molte casistiche, la causa più frequente di consultazione medica. Può essere acuta, quando ha esordio brusco e breve durata, oppure cronica, quando dura da più di tre settimane.
Normalmente la tosse compare quando un qualsiasi ostacolo impedisce la normale respirazione: dal muco che si forma lungo l’apparato respiratorio a qualche corpo estraneo che si introduce con l’aria inspirata (polveri, particelle di cibo, liquidi); la tosse ha comunque lo scopo di liberare le vie respiratorie e quindi proteggere i polmoni da infezioni o infiammazioni.
La maggior parte delle volte la tosse è causata da infezioni virali che colpiscono le vie respiratorie, determinando faringite, laringite, tracheite o bronchite. I bambini che frequentano le comunità (asili nido e scuole materne) ne sono maggiormente colpiti, mentre è un sintomo insolito nel neonato; pertanto occorre contattare il pediatra, onde scongiurare il pericolo di una pertosse o bronchiolite.
In caso di raffreddore i neonati con meno di un anno d’età se hanno il naso chiuso non riescono a succhiare e a mangiare bene, quindi risulta fondamentale pulirlo sia per facilitare la loro alimentazione sia per permettere un sonno notturno tranquillo.
Va precisato che circa il 70-80% delle infezioni respiratorie nei bambini sono di natura virale e questo significa che non esiste una terapia mirata al virus (come avviene invece nel caso dei batteri che vengono uccisi con un antibiotico), bensì terapie utili ad alleviare i sintomi respiratori che le accompagnano.
Occorre contattare il pediatra se:
- il vostro bambino ha meno di un mese, e tossisce insistentemente
- il respiro è difficoltoso, con produzione di sibili, anche dopo aver pulito il naso
- la respirazione è frequente e il bambino sembra fare fatica e l’addome si svuota completamente ad espirazione, anche nei momenti di assenza di tosse
- ha perso i sensi durante gli eccessi di tosse
- le labbra diventano bluastre (cianosi) durante la tosse
- c’è del sangue nel muco del bambino
- c’è il sospetto di inalazione di corpi estranei (piccole parti di giochi, bocconi di cibo): in questo caso la tosse, di solito, compare improvvisamente dopo un momento in cui sembra che il piccolo stia soffocando
- il bambino è o sembra molto sofferente
- è presente febbre da più di 3 giorni
- la tosse dura da più di 2 settimane
- il bambino ha da 1- 3 mesi di vita e ha tosse insistente già da 2-3 giorni
- sospettate un’allergia (per esempio ai pollini)
- la tosse disturba il sonno del piccolo
- si associa a vomito
Negli altri casi sarà sufficiente idratare il bambino somministrando liquidi per bocca e pulire accuratamente il naso, come nel su come si puliscono occhi orecchie e naso con soluzione isotonica, praticando a seguire un aerosol con soluzione ipertonica, prima di ogni pasto.
Evitate il fumo passivo: il fumo ha un effetto irritante sulla mucosa respiratoria e stimola la tosse, e mantenete il giusto grado di umidità nell’ambiente.
Usate gocce o sciroppi calmanti della tosse solo sotto consiglio del pediatra curante
Qui trovi tutta la guida, compila il form qui sotto.
Coliche del Neonato, tutto quello che devi sapere
Vorrei esordire dicendo che le coliche non sono la risposta a tutti i pianti dei bambini sotto i 3 mesi.
COLICHE
Spesso mi è capitato di sentire dire che erano coliche quando in realtà magari era solo il latte poco sostanzioso delle ore serali che portava ad avere più fame o reflusso o altri fattori come il caldo. Insomma prima di dire che sono coliche osservate bene il neonato e chiedete un parere medico, spiegando i sintomi e non facendovi la diagnosi. Questo lo dico solo perché rischiate di curare il vostro piccolo per qualcosa che non ha e finireste per non soddisfare i suoi reali bisogni.
È un evento molto frequente che generalmente colpisce i lattanti sotto i tre mesi di vita.
Le cause, sono ancora in parte sconosciute. Sono chiamati in causa fattori ambientali, come l’ansia dei genitori; fattori legati all’alimentazione, come l’uso di cibi ricchi di carboidrati; possibili allergie o intolleranze al latte o ad altri cibi assunti dalla mamma; l’eccessiva deglutizione d’aria, legata alla fame e alla non perfetta coordinazione della suzione.
Per riconoscere una colica esiste una regola precisa e sintomi ben riconoscibili.
Per distinguere le coliche dagli altri episodi di pianto, si applica comunemente la regola del tre.
In base a questa regola, formulata da Wessel nel 1954, sarebbe affetto da coliche un lattante soggetto a episodi di irritabilità con agitazione o pianto della durata di più di tre ore al giorno, con una frequenza pari ad almeno tre giorni alla settimana e da almeno tre settimane consecutive.
Un attacco di coliche gassose è caratterizzato da un esordio improvviso, generalmente nelle ore pomeridiane o serali, di pianto intenso, acuto e difficilmente consolabile. Le crisi di pianto sono accompagnate da agitazione, arrossamento del volto e smorfie, flessione delle gambine verso l’addome, possibile emissione di gas e probabile ricerca del seno materno come tentativo di consolazione.
Poiché le cause possibili sono diverse e a volte contemporanee anche i trattamenti saranno differenti. È comune l’osservazione che l’emissione di feci e gas produca temporaneo sollievo al lattante. Di conseguenza cullare il piccolo tenendolo in posizione prona sull’avambraccio così come praticargli dei massaggi circolari in senso orario (senso del transito intestinale) attorno all’ombelico, sono accorgimenti che possono apportare un beneficio immediato, anche se temporaneo, favorendo l’emissione d’aria durante le pause della poppata può essere d’aiuto. Offrire al piccolo un ambiente familiare emotivamente stabile, senza eccessi d’ansia può rendere le coliche meno frequenti e durature. Ricordate che anche un’alimentazione eccessiva o troppo scarsa può favorire l’insorgenza di coliche.
In generale in caso di coliche è consigliabile bere molto ed evitare di mangiare in grandi quantità i seguenti alimenti: alcolici in genere (vino, birra, liquori), the, caffè, bevande gasate, frutta secca, verdure aromatiche (cavolfiore, rape, carciofi, asparagi), Spezie (rigano, peperoncino, prezzemolo, ecc), Aglio, Formaggi fermentati (gorgonzola, mascarpone, ecc), Cibi speziati e carne in scatola, Cioccolata, Legumi(ad eccezione delle lenticchie), Frutti di mare e crostacei
Io posso affermare di aver salvato molte mamme in difficoltà con questo consiglio quindi tenetelo bene a mente:
REUTERIN o REUFLOR: Non è un medicinale, possono utilizzarlo tutti poiché è solo un particolare ceppo di fermenti lattici. Potete tranquillamente chiedere al vostro pediatra. Fino a oggi non sono stati identificati dei trattamenti davvero efficaci per calmare le crisi, ma ora lo studio del Murdoch Children’s Research Institute apre nuovi scenari. I ricercatori, infatti, hanno scoperto che il probiotico Lactobacillus reuteri nei neonati con meno di tre mesi riesce a ridurre le crisi di pianto.
Io l’ho utilizzato tutti i giorni per i primi 3 mesi, i bambini nati con cesareo hanno la flora intestinale più debole, per questo inizialmente il pediatra me lo aveva consigliato, dopodiché mi sono resa conto che quando ho cominciato a sospenderlo la mia piccola si lamentava per le coliche allora ho ripreso e non ha mai più sofferto tranne i giorni in cui lo finivo. Ha un costo alquanto elevato, io ovviavo comprandolo su Amazon qui, ma tornassi indietro non avrei alcun dubbio, è stato il mio salvavita.
Nel caso in cui le coliche fossero molto frequenti e disturbanti, il vostro pediatra potrebbe consigliarvi un preparato, sia esso naturale o farmacologico. A volte anche l’utilizzo di sondini rettali può favorire l’emissione di feci e gas e comportare beneficio. Tuttavia, solo su indicazione del pediatra curante si potrà somministrare medicine o modificare la dieta.
Cosa fare quando un neonato ha la febbre
Una corretta informazione riveste un’importanza fondamentale per tutelare la salute dei cittadini in generale e dei bambini in particolare. Da questa consapevolezza è nato l’impegno del Ministero della Salute per realizzare la guida “Quando nasce un bambino” che troverete in formato pdf su internet e dal quale sono tratte la maggior parte di queste informazioni.
Di seguito trovate una serie di informazioni su cosa fare quando il vostro bambino o bambina ha la febbre.
Fatemi sapere se vi è stato utile scrivendomi direttamente a valeria@laprimanina.it
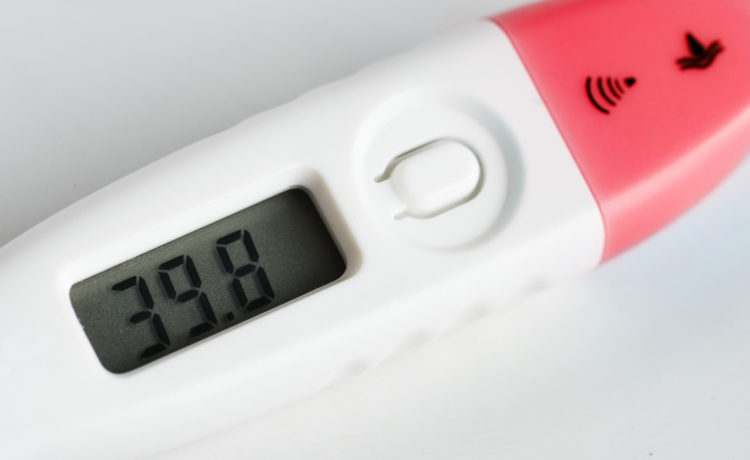
FEBBRE
E’ utile sapere che solitamente un bimbo in salute, durante i primi mesi non si dovrebbe ammalare poiché ha ancora in corpo le difese immunitarie della madre. Nei primi mesi è quindi raro che il lattante presenti febbre, se non post vaccinale o da disidratazione quando vi è caldo eccessivo, mentre è comune intorno all’anno di vita.
Nel caso ci fosse un evento febbrile ci sono cose da sapere e da fare:
-
Contattare il personale competente
Se il bambino ha meno di 28 giorni di vita, le Linee Guida raccomandano che il neonato febbrile venga portato subito in ospedale, per l’elevato rischio di patologia, se invece si tratta di lattante, cioè bambino dalle 4 settimane compiute fino al compimento dei 3 mesi di vita, è opportuno consultare il pediatra con sollecitudine.
Se invece ha più di 3 mesi, ricordate che il livello della temperatura (cioè una febbre più o meno alta) non è sufficiente da solo a far capire se la malattia è lieve o grave. È importante sapere che bisogna guardare il bambino più che il termometro per decidere quando è il caso di preoccuparsi e consultare il pediatra con sollecitudine, o quando invece è possibile rimanere tranquilli, almeno per un po’, ad aspettare l’evoluzione spontanea della malattia (che nella maggior parte dei casi va verso la guarigione spontanea in 2-4 giorni).
In ogni caso è bene rivolgersi rapidamente al pediatra se il lattante ha la febbre molto alta (39 – 40°C) e/o nonostante la somministrazione del farmaco questa non si abbassasse, oppure nel caso il bambino vi sembri sofferente, se fossero presenti disturbi concomitanti, nel caso piangesse in maniera inconsolabile, rifiutasse completamente il cibo o assumesse un comportamento inusuale.
-
Misurare correttamente la temperatura
Vi sono diversi strumenti per la misurazione, ma quelli consigliati sono: il termometro pediatrico a mercurio o quello digitale. Personalmente avevo acquistato quello digitale della Braun che si posiziona sulla fronte ma non mi fidavo mai e alla fine utilizzo sempre quello pediatrico digitale rettale che potrete trovare qui.
Nel bambino molto piccolo è consigliabile misurare la temperatura per via rettale; infatti questa misurazione è attendibile, precisa e abbastanza veloce. Per la misurazione è preferibile lubrificare il bulbo del termometro con della vaselina o dell’olio e, dopo avere sdraiato il bambino sul fianco o a pancia in giù, introdurre il termometro per circa 2 cm, accostare i glutei e tenere fermo il bambino per tutto il tempo necessario all’operazione. Trascorso il tempo necessario si leggerà sul termometro il valore della temperatura misurata. Per rapportarlo alla temperatura ascellare bisognerà sottrarre 5 lineette (mezzo grado).
Cioè un valore di 38°C di temperatura rettale corrisponderà a circa 37,5°C ascellare. Può essere considerato febbrile un valore al di sopra di 37.5°C. Evitate di misurare la temperatura alla sera, perché in genere è più alta di un grado; vicino ai pasti o dopo avere bevuto liquidi molto caldi o freddi (lasciare trascorrere almeno mezz’ora); inoltre non misurare la temperatura appena il bambino si è svegliato ed è ancora coperto.
-
La temperatura febbrile non è direttamente proporzionale all’entità dell’infezione
L’aumento della temperatura corporea avviene per l’attivazione delle difese naturali ed è esso stesso uno dei meccanismi attraverso il quale l’organismo del bambino reagisce quando viene aggredito dall’esterno da un virus o da un batterio, che prediligono una temperatura più bassa. La febbre può essere provocata sia da malattie poco gravi (la maggior parte delle volte), sia da malattie più impegnative (molto più raramente). Una febbre molto alta, per fortuna, non vuol dire per forza che ci troviamo in presenza di una malattia molto grave.
-
Impiegare l’antipiretico in funzione del malessere del bambino
La febbre, ha lo scopo di creare condizioni sfavorevoli alla vita di virus e batteri, se non causa toppi disagi non è opportuno contrastarla nel corso di una malattia infettiva, soprattutto quando non supera i 38 °C, quindi l’usi antipiretici è consigliato con temperature superiori ai 38/38.5°C ascellari, ovvero ai 38.5/39°C rettali o auricolari. Il farmaco abbassa la febbre dopo circa 1 ora, e la sua efficacia persiste di solito per 4-5 ore.
-
Come abbassare la febbre.
Paracetamolo e ibuprofene sono gli unici farmaci antipiretici da utilizzare. Per favorire la naturale evoluzione della febbre, prima di tutto è importante non coprire eccessivamente il bimbo per consentire al corpo di disperdere il calore, perciò ad una temperatura ambientale di 19- 21°C lasciamo pure il piccolo con una leggera tutina di cotone, oppure semplicemente con il body se la febbre è sopra i 39°C. Da evitare i sistemi fisici come spugnature e ghiaccio, perché potrebbero essere dannosi.
-
Dosare sempre l’antipiretico in funzione del peso del bambino.
Le Linee Guida raccomandano di somministrare l’antipiretico in gocce o sciroppo, in quanto l’assorbimento è più costante ed è possibile maggiore precisione nel dosaggio, che deve essere sempre calcolato in base al peso corporeo e non in base all’età del bambino. Le supposte vanno utilizzate solo se, oltre alla febbre, è presente vomito o altre condizioni che impediscano l’impiego di farmaci per via orale sia perché sono sgradevoli per il bambino sia perché possono causare effetti collaterali, dal momento che si tende al sovradosaggio.
-
La febbre in condizioni normali non fa venire le convulsioni
La febbre è un reazione positiva dell’organismo è dunque l’effetto di un evento e non è casa di complicazioni in se per se.
-
Assecondate le su esigenze
Fate bere il bambino un po’ più del solito o attaccatelo al seno più frequentemente. Non forzatelo a mangiare se non vuole. Non costringetelo a letto se non vuole. Se è necessario, potete fare uscire il vostro bambino: per esempio per trasportarlo a casa di altri familiari (per permettervi di andare al lavoro o svolgere altre incombenze) oppure per portarlo alla visita pediatrica o al laboratorio a eseguire delle analisi. Fare uscire il bambino non comporta alcun rischio per la sua salute, le condizioni atmosferiche non influenzano l’andamento delle malattie.
I primi malanni che dovrai affrontare e come non preoccuparti
Una corretta informazione riveste un’importanza fondamentale per tutelare la salute dei cittadini in generale e dei bambini in particolare. Da questa consapevolezza è nato l’impegno del Ministero della Salute per realizzare la guida “Quando nasce un bambino” che troverete in formato pdf su internet e dal quale sono tratte la maggior parte di queste informazioni.
Prima di continuare, se vuoi scaricare tutta, ma proprio tutta la guida, compila il form qui sotto.
FEBBRE
E’ utile sapere che solitamente un bimbo in salute, durante i primi mesi non si dovrebbe ammalare poiché ha ancora in corpo le difese immunitarie della madre. Nei primi mesi è quindi raro che il lattante presenti febbre, se non post vaccinale o da disidratazione quando vi è caldo eccessivo, mentre è comune intorno all’anno di vita.
Nel caso ci fosse un evento febbrile ci sono cose da sapere e da fare:
-
Contattare il personale competente
Se il bambino ha meno di 28 giorni di vita, le Linee Guida raccomandano che il neonato febbrile venga portato subito in ospedale, per l’elevato rischio di patologia, se invece si tratta di lattante, cioè bambino dalle 4 settimane compiute fino al compimento dei 3 mesi di vita, è opportuno consultare il pediatra con sollecitudine.
Se invece ha più di 3 mesi, ricordate che il livello della temperatura (cioè una febbre più o meno alta) non è sufficiente da solo a far capire se la malattia è lieve o grave. È importante sapere che bisogna guardare il bambino più che il termometro per decidere quando è il caso di preoccuparsi e consultare il pediatra con sollecitudine, o quando invece è possibile rimanere tranquilli, almeno per un po’, ad aspettare l’evoluzione spontanea della malattia (che nella maggior parte dei casi va verso la guarigione spontanea in 2-4 giorni).
In ogni caso è bene rivolgersi rapidamente al pediatra se il lattante ha la febbre molto alta (39 – 40°C) e/o nonostante la somministrazione del farmaco questa non si abbassasse, oppure nel caso il bambino vi sembri sofferente, se fossero presenti disturbi concomitanti, nel caso piangesse in maniera inconsolabile, rifiutasse completamente il cibo o assumesse un comportamento inusuale.
-
Misurare correttamente la temperatura
Vi sono diversi strumenti per la misurazione, ma quelli consigliati sono: il termometro pediatrico a mercurio o quello digitale. Personalmente avevo acquistato quello digitale della Braun che si posiziona sulla fronte ma non mi fidavo mai e alla fine utilizzo sempre quello pediatrico digitale rettale che potrete trovare qui.
Nel bambino molto piccolo è consigliabile misurare la temperatura per via rettale; infatti questa misurazione è attendibile, precisa e abbastanza veloce. Per la misurazione è preferibile lubrificare il bulbo del termometro con della vaselina o dell’olio e, dopo avere sdraiato il bambino sul fianco o a pancia in giù, introdurre il termometro per circa 2 cm, accostare i glutei e tenere fermo il bambino per tutto il tempo necessario all’operazione. Trascorso il tempo necessario si leggerà sul termometro il valore della temperatura misurata. Per rapportarlo alla temperatura ascellare bisognerà sottrarre 5 lineette (mezzo grado).
Cioè un valore di 38°C di temperatura rettale corrisponderà a circa 37,5°C ascellare. Può essere considerato febbrile un valore al di sopra di 37.5°C. Evitate di misurare la temperatura alla sera, perché in genere è più alta di un grado; vicino ai pasti o dopo avere bevuto liquidi molto caldi o freddi (lasciare trascorrere almeno mezz’ora); inoltre non misurare la temperatura appena il bambino si è svegliato ed è ancora coperto.
-
La temperatura febbrile non è direttamente proporzionale all’entità dell’infezione
L’aumento della temperatura corporea avviene per l’attivazione delle difese naturali ed è esso stesso uno dei meccanismi attraverso il quale l’organismo del bambino reagisce quando viene aggredito dall’esterno da un virus o da un batterio, che prediligono una temperatura più bassa. La febbre può essere provocata sia da malattie poco gravi (la maggior parte delle volte), sia da malattie più impegnative (molto più raramente). Una febbre molto alta, per fortuna, non vuol dire per forza che ci troviamo in presenza di una malattia molto grave.
-
Impiegare l’antipiretico in funzione del malessere del bambino
La febbre, ha lo scopo di creare condizioni sfavorevoli alla vita di virus e batteri, se non causa toppi disagi non è opportuno contrastarla nel corso di una malattia infettiva, soprattutto quando non supera i 38 °C, quindi l’usi antipiretici è consigliato con temperature superiori ai 38/38.5°C ascellari, ovvero ai 38.5/39°C rettali o auricolari. Il farmaco abbassa la febbre dopo circa 1 ora, e la sua efficacia persiste di solito per 4-5 ore.
-
Come abbassare la febbre.
Paracetamolo e ibuprofene sono gli unici farmaci antipiretici da utilizzare. Per favorire la naturale evoluzione della febbre, prima di tutto è importante non coprire eccessivamente il bimbo per consentire al corpo di disperdere il calore, perciò ad una temperatura ambientale di 19- 21°C lasciamo pure il piccolo con una leggera tutina di cotone, oppure semplicemente con il body se la febbre è sopra i 39°C. Da evitare i sistemi fisici come spugnature e ghiaccio, perché potrebbero essere dannosi.
-
Dosare sempre l’antipiretico in funzione del peso del bambino.
Le Linee Guida raccomandano di somministrare l’antipiretico in gocce o sciroppo, in quanto l’assorbimento è più costante ed è possibile maggiore precisione nel dosaggio, che deve essere sempre calcolato in base al peso corporeo e non in base all’età del bambino. Le supposte vanno utilizzate solo se, oltre alla febbre, è presente vomito o altre condizioni che impediscano l’impiego di farmaci per via orale sia perché sono sgradevoli per il bambino sia perché possono causare effetti collaterali, dal momento che si tende al sovradosaggio.
-
La febbre in condizioni normali non fa venire le convulsioni
La febbre è un reazione positiva dell’organismo è dunque l’effetto di un evento e non è casa di complicazioni in se per se.
-
Assecondate le su esigenze
Fate bere il bambino un po’ più del solito o attaccatelo al seno più frequentemente. Non forzatelo a mangiare se non vuole. Non costringetelo a letto se non vuole. Se è necessario, potete fare uscire il vostro bambino: per esempio per trasportarlo a casa di altri familiari (per permettervi di andare al lavoro o svolgere altre incombenze) oppure per portarlo alla visita pediatrica o al laboratorio a eseguire delle analisi. Fare uscire il bambino non comporta alcun rischio per la sua salute, le condizioni atmosferiche non influenzano l’andamento delle malattie.
COLICHE
Vorrei esordire dicendo che le coliche non sono la risposta a tutti i pianti dei bambini sotto i 3 mesi.
Spesso mi è capitato di sentire dire che erano coliche quando in realtà magari era solo il latte poco sostanzioso delle ore serali che portava ad avere più fame o reflusso o altri fattori come il caldo. Insomma prima di dire che sono coliche osservate bene il neonato e chiedete un parere medico, spiegando i sintomi e non facendovi la diagnosi. Questo lo dico solo perché rischiate di curare il vostro piccolo per qualcosa che non ha e finireste per non soddisfare i suoi reali bisogni.
È un evento molto frequente che generalmente colpisce i lattanti sotto i tre mesi di vita.
Le cause, sono ancora in parte sconosciute. Sono chiamati in causa fattori ambientali, come l’ansia dei genitori; fattori legati all’alimentazione, come l’uso di cibi ricchi di carboidrati; possibili allergie o intolleranze al latte o ad altri cibi assunti dalla mamma; l’eccessiva deglutizione d’aria, legata alla fame e alla non perfetta coordinazione della suzione.
Per riconoscere una colica esiste una regola precisa e sintomi ben riconoscibili.
Qui trovi tutta la guida, compila il form qui sotto.
Per distinguere le coliche dagli altri episodi di pianto, si applica comunemente la regola del tre.
In base a questa regola, formulata da Wessel nel 1954, sarebbe affetto da coliche un lattante soggetto a episodi di irritabilità con agitazione o pianto della durata di più di tre ore al giorno, con una frequenza pari ad almeno tre giorni alla settimana e da almeno tre settimane consecutive.
Un attacco di coliche gassose è caratterizzato da un esordio improvviso, generalmente nelle ore pomeridiane o serali, di pianto intenso, acuto e difficilmente consolabile. Le crisi di pianto sono accompagnate da agitazione, arrossamento del volto e smorfie, flessione delle gambine verso l’addome, possibile emissione di gas e probabile ricerca del seno materno come tentativo di consolazione.
Poiché le cause possibili sono diverse e a volte contemporanee anche i trattamenti saranno differenti. È comune l’osservazione che l’emissione di feci e gas produca temporaneo sollievo al lattante. Di conseguenza cullare il piccolo tenendolo in posizione prona sull’avambraccio così come praticargli dei massaggi circolari in senso orario (senso del transito intestinale) attorno all’ombelico, sono accorgimenti che possono apportare un beneficio immediato, anche se temporaneo, favorendo l’emissione d’aria durante le pause della poppata può essere d’aiuto. Offrire al piccolo un ambiente familiare emotivamente stabile, senza eccessi d’ansia può rendere le coliche meno frequenti e durature. Ricordate che anche un’alimentazione eccessiva o troppo scarsa può favorire l’insorgenza di coliche.
In generale in caso di coliche è consigliabile bere molto ed evitare di mangiare in grandi quantità i seguenti alimenti: alcolici in genere (vino, birra, liquori), the, caffè, bevande gasate, frutta secca, verdure aromatiche (cavolfiore, rape, carciofi, asparagi), Spezie (rigano, peperoncino, prezzemolo, ecc), Aglio, Formaggi fermentati (gorgonzola, mascarpone, ecc), Cibi speziati e carne in scatola, Cioccolata, Legumi(ad eccezione delle lenticchie), Frutti di mare e crostacei
Io posso affermare di aver salvato molte mamme in difficoltà con questo consiglio quindi tenetelo bene a mente:
REUTERIN o REUFLOR: Non è un medicinale, possono utilizzarlo tutti poiché è solo un particolare ceppo di fermenti lattici. Potete tranquillamente chiedere al vostro pediatra. Fino a oggi non sono stati identificati dei trattamenti davvero efficaci per calmare le crisi, ma ora lo studio del Murdoch Children’s Research Institute apre nuovi scenari. I ricercatori, infatti, hanno scoperto che il probiotico Lactobacillus reuteri nei neonati con meno di tre mesi riesce a ridurre le crisi di pianto.
Io l’ho utilizzato tutti i giorni per i primi 3 mesi, i bambini nati con cesareo hanno la flora intestinale più debole, per questo inizialmente il pediatra me lo aveva consigliato, dopodiché mi sono resa conto che quando ho cominciato a sospenderlo la mia piccola si lamentava per le coliche allora ho ripreso e non ha mai più sofferto tranne i giorni in cui lo finivo. Ha un costo alquanto elevato, io ovviavo comprandolo su Amazon qui, ma tornassi indietro non avrei alcun dubbio, è stato il mio salvavita.
Nel caso in cui le coliche fossero molto frequenti e disturbanti, il vostro pediatra potrebbe consigliarvi un preparato, sia esso naturale o farmacologico. A volte anche l’utilizzo di sondini rettali può favorire l’emissione di feci e gas e comportare beneficio. Tuttavia, solo su indicazione del pediatra curante si potrà somministrare medicine o modificare la dieta.
TOSSE e RAFFREDDORE
È un sintomo molto comune nell’età infantile, tanto da rappresentare, in molte casistiche, la causa più frequente di consultazione medica. Può essere acuta, quando ha esordio brusco e breve durata, oppure cronica, quando dura da più di tre settimane.
Normalmente la tosse compare quando un qualsiasi ostacolo impedisce la normale respirazione: dal muco che si forma lungo l’apparato respiratorio a qualche corpo estraneo che si introduce con l’aria inspirata (polveri, particelle di cibo, liquidi); la tosse ha comunque lo scopo di liberare le vie respiratorie e quindi proteggere i polmoni da infezioni o infiammazioni.
La maggior parte delle volte la tosse è causata da infezioni virali che colpiscono le vie respiratorie, determinando faringite, laringite, tracheite o bronchite. I bambini che frequentano le comunità (asili nido e scuole materne) ne sono maggiormente colpiti, mentre è un sintomo insolito nel neonato; pertanto occorre contattare il pediatra, onde scongiurare il pericolo di una pertosse o bronchiolite.
In caso di raffreddore i neonati con meno di un anno d’età se hanno il naso chiuso non riescono a succhiare e a mangiare bene, quindi risulta fondamentale pulirlo sia per facilitare la loro alimentazione sia per permettere un sonno notturno tranquillo.
Va precisato che circa il 70-80% delle infezioni respiratorie nei bambini sono di natura virale e questo significa che non esiste una terapia mirata al virus (come avviene invece nel caso dei batteri che vengono uccisi con un antibiotico), bensì terapie utili ad alleviare i sintomi respiratori che le accompagnano.
Occorre contattare il pediatra se:
- il vostro bambino ha meno di un mese, e tossisce insistentemente
- il respiro è difficoltoso, con produzione di sibili, anche dopo aver pulito il naso
- la respirazione è frequente e il bambino sembra fare fatica e l’addome si svuota completamente ad espirazione, anche nei momenti di assenza di tosse
- ha perso i sensi durante gli eccessi di tosse
- le labbra diventano bluastre (cianosi) durante la tosse
- c’è del sangue nel muco del bambino
- c’è il sospetto di inalazione di corpi estranei (piccole parti di giochi, bocconi di cibo): in questo caso la tosse, di solito, compare improvvisamente dopo un momento in cui sembra che il piccolo stia soffocando
- il bambino è o sembra molto sofferente
- è presente febbre da più di 3 giorni
- la tosse dura da più di 2 settimane
- il bambino ha da 1- 3 mesi di vita e ha tosse insistente già da 2-3 giorni
- sospettate un’allergia (per esempio ai pollini)
- la tosse disturba il sonno del piccolo
- si associa a vomito
Negli altri casi sarà sufficiente idratare il bambino somministrando liquidi per bocca e pulire accuratamente il naso, come nel su come si puliscono occhi orecchie e naso con soluzione isotonica, praticando a seguire un aerosol con soluzione ipertonica, prima di ogni pasto.
Evitate il fumo passivo: il fumo ha un effetto irritante sulla mucosa respiratoria e stimola la tosse, e mantenete il giusto grado di umidità nell’ambiente.
Usate gocce o sciroppi calmanti della tosse solo sotto consiglio del pediatra curante
DIARREA E STIPSI
L’aspetto delle feci va esaminato secondo le loro molteplici proprietà: la consistenza, il volume, la composizione, il colore, l’odore, la forma, la quantità, la frequenza di evacuazione.
Il numero di evacuazioni al giorno è molto variabile, si può considerare normale sia la scarica dopo ogni pasto, specialmente con il latte materno, sia una scarica ogni 2-3 giorni (LA).
Se il neonato prende il latte materno, le sue feci avranno un colore giallo (ocra o becco d’oca) e una consistenza cremosa o tendente al liquido. L’odore non è cattivo e tendenzialmente acidulo. A volte possono essere presenti dei granuli biancastri di caseina. In caso di allattamento con latte in formula la colorazione potrebbe essere invece verdastra anziché gialla. E’ necessario invece avvisare il pediatra in caso di feci di colore rosso (potrebbe essere indicativo della presenza di sangue fresco) di colore nero (potrebbe essere indicativo della presenza di sangue digerito) o di colore molto chiaro o addirittura bianco (potrebbe essere indicativo di ostruzione biliare).
La diarrea è la frequente emissione di feci non formate o liquide: entrambe le caratteristiche, numero delle scariche e consistenza delle feci, devono coesistere per parlare di evento diarroico.
Nel neonato allattato artificialmente, si parla di diarrea quando nella giornata è presente un numero di scariche superiore a 4 – 6, con feci poco formate o liquide. E’ inoltre da valutare se il piccolo si scarica in modo differente dal solito, elemento fondamentale, specialmente nel caso di allattamento al seno, con scariche abitualmente molto frequenti.
Qualunque sia il motivo a determinare la diarrea, l’aspetto che più preoccupa è l’insorgenza di disidratazione. La cosa più importante in questi casi, è valutare se c’è perdita di peso. Occorre, perciò, pesare giornalmente il bambino affetto da diarrea e vomito e bisogna consultare il proprio pediatra in caso di calo di peso. La presenza di bocca secca e la produzione di poca pipì nella giornata possono associarsi a disidratazione e vanno considerati come segnali d’allarme. In questo caso il pediatra potrà optare per reidratarlo con una soluzione glucosalina (ne esistono diverse in commercio) per ripristinare le perdite di sali minerali dovute alla diarrea da associare alla normale reidratazione mediante acqua. E’ raro invece che il pediatra decida di ricorrere ad antidiarroici che possono creare più danni che benefici.
La stitichezza è definita tale quando il bambino evacua ogni 3-4 giorni feci dure e secche, tipo palline, con intenso sforzo, provando evidente fastidio, a volte, anche dolore, durante la defecazione.
In tal caso è consigliabile il terzo giorno stimolare il bambino per aiutarlo a liberarsi. Il permanere delle feci nell’intestino più giorni può creare complicanze e l’emissione risulterebbe ulteriormente più complessa aumentando la disidratazione delle stesse.
Con il primo latte artificiale che adoperavo ho avuto un po di questi problemi. Inizialmente ho utilizzato un sondino anale per aiutarla ma non volevo creare dipendenze o rischiare di irritare più del dovuto allora seguendo il consiglio del mi pediatra ho acquistato il MELILAX PEDIATRIC e mi sono trovata benissimo, esiste anche la versione per adulti e nel caso in futuro dovessi aver bisogno sicuramente opterei per questo piuttosto che le perette di glicerina che fanno venire mal di pancia e lasciano strascichi per i giorni successivi a causa dell’irritazione alla mucosa che creano. L’equilibrio dell’intestino è fondamentale per la salute di tutto l’organismo. É importante poter liberare l’intestino con un prodotto che rispetti la fisiologia dell’organismo. Questo microclisma è a base di miele, con un’azione evacuante, induce uno stimolo non aggressivo di attivazione della defecazione, a cui si aggiunge un’importante azione protettiva sulla mucosa rettale. Utilizzato diverse volte con la relativa ansia del caso…in realtà posso definirla un esperienza positiva…la bimba non ha patito per nulla, anzi dopo essersi liberata era felice. Dopo averla coricata di lato e mantenuta accovacciata dalle forti braccia di mio marito, e dopo averlo lubrificato con lo stesso liquido interno al microclisma, ho introdotto pochissimo il beccuccio circa 0.5 cm per paura di farle del male, ogni volta ho praticamente fatto in tempo a chiuderle il pannolino che le avevo messo precedentemente sotto che il risultato è stato istantaneamente ottenuto Ottimo davvero!
VOMITO
Diarrea e vomito dipendono quasi sempre da infezioni sostenute da microbi (virus, batteri, parassiti), che arrivano nell’organismo attraverso la bocca. Qualunque sia il motivo a determinare il vomito, l’aspetto che più preoccupa è l’insorgenza di disidratazione.
La cosa più importante in questi casi, è valutare se c’è perdita di peso. Occorre, perciò, pesare giornalmente il bambino affetto da diarrea e vomito e bisogna consultare il proprio pediatra in caso di calo di peso. La presenza di bocca secca e la produzione di poca pipì nella giornata possono associarsi a disidratazione e vanno considerati come segnali d’allarme. In questo caso il pediatra potrà optare per re-idratarlo con una soluzione glucosalina (ne esistono diverse in commercio) per ripristinare le perdite di sali minerali. Se c’è vomito le bevande devono essere somministrate a temperatura ambiente o meglio fresche e a piccoli sorsi.
Contattare subito il pediatra se:
- è presente vomito ripetuto che impedisce al bambino di bere
- Ha meno di 3 mesi
- il bambino appare disidratato (ha perso peso, urina poco o nulla, ha la bocca asciutta, è prostrato)
- continua ad avere scariche liquide, dolori alla pancia e non riesce a prendere né cibo, né medicine
Diverso è il vomito occasionale che può presentarsi in caso il piccolo mangi troppo.
RIGURGITO E REFLUSSO
Il reflusso gastroesofageo, accompagnato o meno da rigurgiti, è un fenomeno del tutto fisiologico nei lattanti, e spesso non richiede alcun trattamento. Nel mio caso è stato il tallone di achille della mia piccola nel secondo e terzo mese.
Il reflusso gastroesofageo è il passaggio del contenuto gastrico nell’esofago; il rigurgito è lo stesso fenomeno, la differenza è che il reflusso non si vede, mentre si parla di rigurgito se con il reflusso un po’ del contenuto gastrico esce anche dalla bocca.
Spesso la colpa, se così di può dire, è l’immaturità del cardias, la valvola interposta tra esofago e stomaco che regola per l’appunto la comunicazione tra i due organi, aprendosi in maniera coordinata con la deglutizione e impedendo normalmente, con la sua chiusura, la possibile risalita di materiale acido. Man mano che il bambino cresce, comincia ad assumere cibi solidi e sta sempre più spesso in posizione eretta o seduta, il fenomeno diventa sempre meno evidente ed i rigurgiti scompaiono da sé.
Il reflusso, è riconoscibile attraverso comportamenti come pianto feroce subito dopo il pasto, ruminazione, inarcamento del busto e del collo all’indietro, tensione delle gambe, spesso non vuole essere posizionato a panca in su…non vi dico che nottatacce trascorse con lei a pelle di leopardo su di me perché in culla non voleva stare, a volte anche su di me si addormentava ma si svegliava urlante….povera.
In questi casi i consigli sono tenerlo una 20 di minuti in posizione eretta, almeno fino a quando non fa il ruttino prima di coricarlo, una posizione fantastica a riguardo è quella con il bambino di schiena sulla pancia della mamma. La mamma deve essere in piedi con una mano a fare da seggiolino al piccolo e l’altre sotto le ascelle, così facendo il piccolo è ben disteso in verticale e i liquidi scendono prima; un altro accorgimento può essere quello di fare di tanto in tanto una pausa durante la poppata.
La patologia da reflusso gastroesofageo , viene affrontata in relazione alla sua entità: di solito se non vi è perdita di peso non viene considerata neanche una patologia. Il sollevamento della testa del bimbo durante il riposo è il primo approccio; il Pediatra poi può valutare, in caso di bambini non allattati al seno, l’opportunità di utilizzare una formula “anti reflusso” caratterizzata da una maggiore viscosità (si tratta infatti di un latte ispessito in genere con farina di carruba) o, nei casi più importanti, considerare un’eventuale cura farmacologica mirata a ridurre l’acidità nello stomaco e a prevenire quindi l’esofagite in attesa della fisiologica maturazione, che di solito subentra entro l’anno di vita.
Io le ho provate entrambe, inizialmente il mio pediatra mi ha dato il medigel che è farina di carrube, da aggiungere direttamente al latte in polvere che stavo già utilizzando ma purtroppo ha creato più danni che altro. La bimba è diventata stitica e le ha fatto venire le coliche. Stesso effetto il latte anti-reflusso.
Allora sono passata ad un latte anticoliche ed antistipsi che sembrerebbe centrare poco ma è un latte leggermente più addensato del normale ma meno di quello anti-reflusso. In farmacia potrete trovare il Lenilac di Plasmon, Pantolac di Mellin, ma dopo un attenta ricerca ho scelto Aptamil Conformil plus. La mia scelta è ricaduta su questa marca perché a parità di componenti questo latte acquistandolo in su un sito tedesco: www.homoempatia.eu l’ho pagato la metà degli altri. Questo ha migliorato la situazione ma non l’ha risolta completamente alchè ho associato il Gastrotuss Baby che le creava una sorta di tappo denso che contrastava le risalite acide. Può essere utilizzato anche il Riopan o il gaviscon ma il Gastrotuss Baby è meno invasivo nonchè studiato appositamente per gli infanti.
Spero che vi saranno utili il meno spesso possibili queste informazioni, ma meglio essere preparate!
Qui trovi tutta la guida, compila il form qui sotto.
Cosa serve e come fare il bagnetto al tuo piccolino
Ciao Mamme!
Oggi parliamo del Bagnetto per il tuo bambino. Consigli sul dove, come, quando fare il bagnetto.
Intanto, per prima cosa, è fondamentale sapere che i primi giorni dopo la dimissione è consigliabile evitare il bagnetto per il neonato, occorre attendere la caduta del moncone che avviene in genere intorno ai 10-15 giorni di vita.
Nei primi giorni dopo la nascita, l’alternativa al bagnetto sarà lavare con acqua tiepida le varie parti del corpo, come sederino, piedini e gambine. Potrebbe risultare utile utilizzare un detergente specifico per neonati, da applicare con un batuffolo di cotone, per pulire la zona ascellare e tra le pieghe del collo. L’alternativa è l’uso di spugnature con acqua a patto che le spugne e le manopole per la pulizia del bebè vengano sterilizzate giornalmente, essendo queste un ricettacolo di batteri.
Il bagnetto dovrebbe essere vissuto come momento piacevole e rilassante, se si nota che il bambino vive il bagnetto come un momento di tensione o di disagio, soprattutto i primi giorni è meglio procedere a piccoli passi diradarne la frequenza, e nel frattempo continuare come i primi giorni di vita, limitando la fase d’immersione.
Per il neonato durante i primi giorni di vita non è necessario l’utilizzo di attrezzature particolari, andrà benissimo lavarlo sotto il getto del lavandino; è così piccino e ha la tipica posizione fetale che per i primissimi tempi non si può pensare al classico bagnetto in vasca. In commercio ci sono dei fiori giganti che si inseriscono nel lavandino e ti lasciano libere le mani per poterlo lavare comodamente, essendo morbidissimi e avvolgenti il piccolo vivrà questa esperienza positivamente, potrete trovare un esempio qui.
Successivamente in una prima fase sarà opportuno preferire le apposite vaschette più facilmente lavabili e disinfettabili allo scopo di garantire igiene e sicurezza. L’importante è che queste siano collocate in un punto stabile e non rischino di rovesciarsi. Per i primi mesi vi consiglio di acquistare una vaschetta con sedile reclinato, come questa qui oppure con il kit per i primi mesi compreso come questa qui. In questo modo il bambino sarà supportato autonomamente e non vi verrà il mal di schiena a stare piegati per sorreggerlo tutto il tempo. Purtroppo io avevo optato per una soluzione pieghevole come quella in questo link, a causa del poco spazio, e miei lombari ne hanno subito le conseguenze. In ogni caso per la scelta è fondamentale che vi sia un blocco antiscivolamento in mezzo alle gambine, per evitare spiacevoli incidenti potenzialmente gravi.
Forse l’ideale sarebbe in bagnetto all’interno del fasciatoio provvisto di tubicino che si fa scaricare automaticamente, l’unico inconveniente è che bisogna avere spazio accanto ad uno scarico altrimenti è tutto inutile.
Quando il piccolo sarà in grado di stare seduto autonomamente, si potrà scegliere di passare alle sedute apposite, sempre che vogliate eliminare la vaschetta. Sono molto utili anche per chi non ha spazio e non ha vasca. Potrebbe essere l’unica soluzione in caso di doccia.
Dopo i 12 mesi per chi ha la vasca sarà semplicemente utile acquistare i tappetini antiscivolo come questo qui, opportunamente detergerla e porre maggiore attenzione vista la grande massa d’acqua e lo spazio molto più ampio; la vasca grande offre l’opportunità, in molte famiglie, d’immergersi accanto al figlio
Come fare il bagnetto al tuo bambino
- Preparate l’ocorrente: Brocca,Sapone neutro o amido di riso, Shampoo, Accappatoio, Asciugamano, Termometro, Cambio comprensivo di pannolino.
- Riempitela vaschetta: La temperatura dell’acqua dovrebbe essere intorno ai 37.5° C, mezzo grado più calda di quella corporea. Misurare con gli appositi termometri da bagno, o con il gomito (funziona come per il latte sul polso, immergendo il gomito non si deve sentire differenza di temperatura). Riempi la vaschetta in modo che l’acqua non superi le spalle e versa direttamente il detergente nella vaschetta, io ho sempre e solo utilizzato amido di riso e nient’altro, solo in un paio di occasioni per la pelle secca ho aggiunto un paio di gocce di olio di mandorle. Due accortezze: L’amido è in polvere quindi scioglierlo prima che il bimbo entri in vasca per evitare inalazioni. La temperatura deve essere regolata anche secondo la stagionalità. Usate il buon senso.
- Create l’ambientazione: Assicuratevi che la temperatura della stanza non scenda mai al di sotto dei 21°-22° C, se necessario acquistate una stufetta. Potete mettere della musica soft e accendere delle luci soffuse. Ricordate che il neonato vive in un ambiente pulito, non ha mai toccato terra, lo scopo del bagno, al di là dei bisogni di pulizia è quello di creare una routine di gioco e rilassamento.
- Prepariamo il bebè: parlandogli dolcemente, dopo averlo adagiato su una superficie morbida spogliamolo, togliamo il pannolino e puliamolo accuratamente per evitare che eventuali tracce di feci finiscano nell’acqua del bagnetto. Mettete il palmo della mano destra sul petto del piccolo, con medio anulare e mignolo sotto l’avambraccio sinistro. Dopodiché fate passare la vostra mano sinistra dietro il collo e le spalle inclinandolo leggermente e trasferire il peso sulla mano destra davanti infine fare slittare la mano sinistra su sederino e sollevatelo in posizione seduta leggermente piegato in avanti. Abbassatelo nella vaschetta in posizione seduta prima il sederino e poi la schiena, spostate la mano sinistra sulla nuca per sostenerlo e lentamente sdraiatelo nell’acqua. Con la destra libera potrete lavarlo. Vi consiglio di mettere un asciugamanino umido sul petto per tenerlo caldo nei primi periodi. Mentre lo facciamo stiamo calme e parliamo tranquillamente al piccolo, lui percepirà il nostro stato d’animo e sarà tranquillo.
- Detersione con bacinella o nel lavandino: il bebè va immerso nell’acqua facendo passare il proprio braccio sinistro dietro le spalle in modo da posizionare il suo collo sul tuo polso sinistro e chiudere il braccino sinistro del neonato sotto l’ascella con il tuo indice e pollice creando un anello con le dita così che non possa scivolare, e tu abbia la mano destra libera per lavarlo. Per il lavaggio non occorrono spugne o manopole, ma basta la sola mano della mamma. Per ultimo, è bene girare il piccolo, prendendolo con la mano destra e chiudendo ad anello il braccino sinistro e girandolo facendogli appoggiare il pancino sul proprio avambraccio e con l’altra mano lavargli la schiena. Detersione con vaschetta: Ricordate che avete già messo il detergente nell’acqua non occorre versarne ancora sulla pelle delicata del bambino. Con le dita lavate bene zone, come le ascelle, le pieghe del collo, quelle dietro le orecchie o nelle gambe, perché a volte è proprio lì che si annida lo sporco. A me avevano sempre detto di fare attenzione alle pieghe di ascelle e inguine e così ho fatto, sono sempre stata meticolosa peccato che un giorno mi sono resa conto che tra le pieghette del collo era tutta arrossata poverina. Con la mano lavare la testa, in questo caso se utilizzerete dello shampoo per bambini occorrerà lavarlo via con una brocca di acqua pulita facendo attenzione che non gli vada l’acqua negli occhi. Quando il bambino sarà più grandicello, all’incirca dai tre mesi di vita in poi, si potrà mettere nella vaschetta qualche giochino galleggiante per farlo divertire
- Fine del bagnetto: Con la mano libera prendete l’accappatoio mettendo il cappuccetto sotto il collo o fra i denti e sistemate i lembi sotto le vostre ascelle. Tirate fuori il bimbo con i stessi movimenti che avete fatto per inserirlo, così che esca da seduto (da coricato lo disorienta). Sollevatelo con la schiena rivolta verso di voi e avvolgetelo.
- Fasciatoio: Una volta terminato il bagnetto, è importante asciugare bene il neonato, tamponando la pelle senza strofinarla e facendo attenzione alle pieghe cutanee, che non vanno lasciate umide perché possono macerare facilmente. Per asciugare le orecchie, si può adoperare una garzina, da passare nel padiglione auricolare senza entrare all’interno del condotto auricolare per non provocare lesioni. Dopo il bagnetto, non è assolutamente indispensabile applicare creme o latte idratante sulla pelle del bambino a meno che non abbia la pelle particolarmente secca, ma volendo si può effettuare un massaggio rilassante utilizzando l’olio di mandorle puro e biologico. Non avendo lo spazio per collocare il fasciatoio in bagno , per non farle prendere freddo ho acquistato mi sono attrezzata con un fasciatoio portatile ma rigido di quelli che possono collocare sopra le culle, io lo metto sopra la vasca quando finisce il bagnetto.
Quando e quanto spesso fare il bagnetto?
Il bagnetto è uno spazio d’incontro tra la mamma e/o il papà e il bebè. Deve essere un momento piacevole e rilassante per tutti, specialmente per il bambino, che essendo immerso nell’acqua andrà a rivivere le sensazioni del ventre materno.
Per questo motivo: NIENTE FRETTA, prendetevi del tempo da dedicare al 100% al vostro cucciolo, l’ideale è un orario in cui non siete stanchissime (difficile da trovare i primi mesi) e lontano dai pasti.
Se fate ricerche su internet potrete leggere numerosi articoli che riportano che trattandosi di bagno caldo e ambiente caldo il bagno si può effettuare anche dopo mangiato poiché non si incorre nel rischio di congestione, questo risolverebbe tutti i problemi di orario, ma io ho chiesto a diversi pediatri e nessuno si è preso questa responsabilità. Mi è stato detto di attendere circa un’ora e mezza dal pasto se allattati con latte in formula e solo 10 minuti con il latte materno. Io ho preferito modificare gli orari e non rischiare. A voi la scelta!
Non esiste un’ora specifica e valida per tutti per il bagnetto: ci sono bambini che lo trovano energizzante, è un continuo giocare e in questi casi potrebbe essere fatto il mattino per iniziare la giornata. In genere, gli esperti suggeriscono che il momento più indicato sia quello serale. Momento in cui la mamma ha concluso le sue attività di casa e il piccolo sia poi completamente rilassato e pronto per si addormentarsi con maggior facilità.
Il problema sorge solo nei primi tempi, quando l’ultimo pasto serale cade circa alle 23.30. vi assicuro che dopo una giornata stremante alle 22.30-23.00 non avrete tutta questa voglia ed energia necessaria, con il tempo questo inconveniente cesserà di esistere perché l’ultimo pasto si sposterà alle 19.30 circa.
Inizialmente io ho provato a farlo prima dell’ultimo pasto, ma ero cotta e puntualmente mi dovevo svegliare per preparare tutto, dopo poco sono passata a farglielo alle 20 prima del penultimo pasto insomma, così ho potuto godermelo di più. Quindi il mio consiglio è quello di organizzarvi bene nei primi 2/3 mesi, in modo che questo momento non venga vissuto come ulteriore fonte di stress.
Per quanto tempo fare il bagnetto?
Fare il bagnetto è un’esperienza in genere molto gradita al piccolo ma la durata deve essere graduale.
Cinque minuti o anche meno dovrebbero bastare per lavarlo e sciacquarlo, man mano che cresce si potranno allungare i tempi del bagnetto, ma per ora qualche minuto è più che sufficiente. Il bagnetto può durare fino a quando il bambino mostra di gradirlo, è giusto prolungare questo momento ludico, controllando di tanto in tanto che l’acqua sia sempre sufficientemente calda. Vi consiglio di tenere un orologio in bagno, non tanto per il tempo che il piccolo trascorre in vaca ma più che altro per controllare che non si faccia troppo tardi e il piccolo cominci a urlare per la fame prima ancora di cominciare a rivestirlo.
Non è però un obbligo. Nei primi 2-3 mesi di vita del bambino, fargli il bagnetto non è strettamente necessario. Questo perché ha un sudore diverso da quello degli adulti e poi non si muove molto durante il giorno. In più, vive in un ambiente pulito, quello della culla pertanto un bagno ogni 2-3 giorni va benissimo. Al tempo stesso, non c’è alcuna controindicazione a fargli il bagnetto ogni giorno un momento che, anzi, può diventare un rituale. È una pratica che può essere molto piacevole per il bimbo, perché gli ricorda l’ambiente uterino.
Unico accorgimento è quello di addolcire l’acqua, ad esempio con l’amido di riso, perché quella del rubinetto è spesso molto dura e calcarea e potrebbe irritare la pelle delicata del piccolo.
Il bagnetto può durare fino a quando il bambino mostra di gradirlo. Lo scopo del bagno, al di là dei bisogni di pulizia e di divertimento e anche quello di attivare la circolazione sanguigna della pelle e la traspirazione.
Dubbi leciti da eliminare:
- Non fatelo mai giocare con saponi, profumi o talco: potrebbe ingerirli o inalarli. È pericolosissimo l’uso del borotalco, in alcuni paesi è chiaramente indicata sulle confezioni la sua pericolosità in quanto può essere inalato dal bambino.
- Se d’estate fa molto caldo, si può dare sollievo al piccolo utilizzando delle spugnature fresche oppure offrendogli più volte brevi immersioni in acqua tiepida.
- Il bagno, in caso di tosse e raffreddore, non solo si può fare, ma è anche consigliato, a patto che l’ambiente sia ben riscaldato. L’aria caldo-umida, infatti, fluidifica il muco. Logicamente se oltre all’ostruzione nasale vi sono altre complicanze influenzali, è bene chiedere l’apposito parere pediatrico.
- In via teorica anche la febbre non è un deterrente anzi oltre a non essere pericoloso, il contatto con l’acqua tiepida a circa un grado in meno rispetto a quella corporea dà al piccolo una sensazione di sollievo e di benessere diffuso. È, però, importante evitare accuratamente gli sbalzi di temperatura, che possono peggiorare la condizione di indebolimento dell’organismo.
- Invece, se il raffreddore è associato all’otite è meglio evitare di fare un bagnetto o una doccia che prevedano una sorta di lavaggio anche parziale dei capelli e della testa. Questo perché l’acqua potrebbe penetrare nelle orecchie in cui vi è l’infezione e provocare al bimbo maggior fastidio.
- Dopo il vaccino ci sono pareri medici che affermano che sarebbe meglio evitare per 48 ore il bagno per evitare possibili infezioni veicolate dall’acqua, e altri che negano tale relazione. Occorre essere guidati dalle condizioni del bambino, se la sua temperatura aumentata o non si sente bene sarebbe meglio evitare in caso contrario non ci sono restrizioni particolari da seguire. Poi ci sono quelli come me del non si sa mai, che pensa che in fondo sono solo due giorni senza bagnetto e si può sopravvivere senza.
- Non si deve abbandonare mai, nemmeno per un attimo, il bambino da solo nella vaschetta, infatti, a parte il rischio di annegamento che può verificarsi anche in condizioni di ridotto volume di acqua, il piccolo può inalare acqua schizzata o riversata sul volto giocando con contenitori cavi, ecc. oppure, scivolando, può spaventarsi e procurarsi piccoli traumi.
- Il piccolo non deve essere posto in prossimità di erogatori di acqua (rubinetti, miscelatori, ecc.) per il rischio di ustioni di acqua ad alta temperatura.
- Evitate di lasciare il piccolo scoperto per il cambio e in un ambiente non ben caldo dopo il bagnetto per più di 5-10 minuti. C’è il rischio che lo stress da freddo attenui le sue difese immunitarie
Occorrente: Bagnetto per lavandino per i primi 2 mesi, Vaschetta, Seduta, Tappetino Antiscivolamento, Amido di riso, shampoo o sapone, termometro, fasciatoio portatile,Sapone neutro o amido di riso, Shampoo.
Cosa è e come alleviare i sintomi della Crosta Lattea
La crosta lattea è una forma di dermatite seborroica che interessa, come dice il nome stesso, la pelle del lattante.
Non c’è alcuna correlazione tra la crosta lattea e l’allattamento materno.
La zona più coinvolta e il cuoio capelluto del bebè, dove compaiono tante squamette untuose di colore giallastro.
Queste proliferano e aderiscono tra di loro: la testa del bimbo appare dunque come ricoperta da una crosta che impedisce la corretta traspirazione della pelle per questo si tende a rimuoverla.
L’irritazione spesso interessa anche le sopracciglia, la fronte, il mento, i lati del naso. Solo in alcuni casi, si estende alla zona del pannolino.
Colpisce il 3-4% dei bambini e fa la sua comparsa a circa 30-40 giorni dalla nascita ed è destinata a scomparire spontaneamente entro il 3°-4° mese di vita senza lasciar alcuna traccia.
Se dopo questo periodo la pelle del piccolo è ancora soggetta ad arrossamenti diffusi, tende a desquamarsi, e l’irritazione è accompagnata da un intenso prurito, occorre consultare il pediatra. Non si è infatti di fronte a un protrarsi della dermatite seborroica (crosta lattea), bensì a una probabile manifestazione di dermatite atopica, inoltre i casi con manifestazioni più estese e intense vanno valutati dal pediatra che potrà prescrivere shampoo, olio e creme a base di alludekina, una sostanza che esercita un’azione emolliente sulla pelle irritata.
Va comunque tenuto presente che le cure possono soltanto alleviare i sintomi e prevenire eventuali complicazioni, in quanto il disturbo.
In questi casi è bene:
- ammorbidire l’area della crosta lattea ungendola con un olio di quelli per i bambini come l’olio di mandorle dolci, di oliva o di calendula. Possibilmente lasciarlo per un paio d’ore sulla cute prima di rimuovere con un bagnetto.
- fare un bagnetto al piccolo lavando bene il cuoio capelluto e bagnando la testa in modo che renda ancora più soffice la crosta.
- Dopo il lavaggio, con una leggera frizione eseguita con una garza imbevuta di tali oli e successivamente, se il piccolo ha molti capelli, con un apposito pettinino a denti fitti che potrete trovare qui, rimuovere le croste adagio e con delicatezza.
Non bisogna ‘grattare’ le crosticine con il pettinino o con le dita, perché la cute potrebbe irritarsi e peggiorare la situazione.
Il disturbo viene aggravato dall’acqua e dai saponi che asportano la piccola quantità di film idrolipidico presente sulla cute, quindi attenzione ai prodotti da utilizzare consiglio amido di riso e nient’altro, o tuttalpiù arricchito con qualche goccia di olio vegetale.
Da acquistare: Amido di Riso per il bagnetto e Olio Vegetale (Ideale sarebbe olio di mandorle dolci bio), pettinino a maglia stretta, Garze o Cotone.
Come tagliare le unghie a un neonato?
Ciao Mamma!
Questa sarà una delle sfide più difficili per la pulizia e l’igiene della tua bambina o del tuo bambino. Tagliare le piccole unghie dalle sue delicatissime manine sembrerà un’impresa impossibile. Poca ansia, forza e coraggio!
Tagliare le unghie è un lavoraccio!
Il problema non è tanto l’operazione in se ma il momento migliore per farlo.
Dopo il bagnetto, è sicuramente il momento ideale perché queste si saranno ammorbidite con l’acqua ma consiglio di farlo una volta che il piccolo si sia addormentato. Per quanto mi riguarda prima per me sarebbe stato quasi impossibile, perché la mia piccolina ferma proprio non ci stava, ora che è un po più grande cerco i momenti in cui è immobilizzata, seggiolone, seggiolino, in braccio a papà. Ma da piccolissima era un lavoro di squadra mio marito la teneva mentre dormiva, io tagliavo e poi la posavo nella culla.
Sono in molti i neonatologi che oggi raccomandano di attendere dalle tre alle quattro settimane prima di tagliare le unghie del bebè per evitare il rischio di infezioni.
Qualora le unghie dovessero apparire davvero troppo lunghe e il piccolo dovesse graffiarsi molto si potrà intervenire delicatamente con le apposite limette di carta.
Passate le primissime settimane si potranno utilizzare le apposite forbicine dalla punta arrotondata: il profilo delle unghie delle mani segue la curvatura del polpastrello delle dita, mentre quello dei piedi è più lineare, conservando l’angolatura alle estremità e avendo cura di non tagliare mai le unghie troppo corte.
Da Acquistare: Kit che comprende sia forbicine che lime per i primi periodi. Io ho il Kit della Chicco, le lime sono 6 ma non è necessario buttarle una volta utilizzate, con le unghie piccolissime dei neonati prima che si consumino si possono utilizzare circa 3 volte. A me sono addirittura avanzate. L’importante è comunque acquistare un Kit che sia composto da forbicine e da lime, quest’ultime fondamentali nelle prime settimane.
Fatemi sapere come è andata la vostra prima esperienza con il taglio delle unghie!
Come si puliscono Occhi, Orecchie e Naso di un neonato?
Buongiorno Neo Mamme!
State guardando il vostro piccolino, tenero e soprattutto così delicato, ma avete bisogno di pulirgli occhi, orecchie e naso. Come fare?
Probabilmente quando ci pensavate (se ci pensavate) prima di diventare mamme, pulire gli occhietti di un neonato, le sue orecchie o il bel nasino, poteva sembrare un’operazione semplice. In realtà, è proprio così, basta solo prendere un po’ di dimestichezza.
Iniziamo subito!
Come pulire gli occhi di un neonato?
La pulizia degli occhi deve essere eseguita giornalmente, con soluzione fisiologica e garze sterili.
La garza deve essere passata delicatamente lungo la palpebra del bimbo, dalla rima interna verso l’esterno, cercando di rimuovere tutti i residui di secrezione lacrimale e utilizzando una garza pulita per ogni occhio.
Da acquistare: Garze, Fisiologica Monodose poiché per evitare congiuntiviti è necessaria la sterilità.
Come pulire le Orecchie di un neonato?
La pulizia dell’orecchio del neonato si limita al padiglione esterno e all’accesso del condotto uditivo, ricordandosi di non utilizzare cotone idrofilo (cotton-fiock) o altro materiale estraneo all’interno del condotto, in quanto il piccolo, reagendo a stimoli dolorosi o fastidiosi, potrebbe improvvisamente effettuare bruschi movimenti del capo con conseguenti lesioni del timpano.
Per la pulizia delle orecchie è sufficiente che il neonato appoggiato al braccio del genitore, stia immerso nell’acqua così che il livello raggiunga le orecchie in modo da far entrare vapore. Questa posizione provoca lo scioglimento del cerume, mentre quello che compare alla vista si toglie semplicemente piegando una garza sterile attorno al dito ed effettuare la pulizia, in alternativa è possibile arrotolare un po’ di garza imbeverla nella fisiologica e successivamente pulire l’accesso del condotto.
Da acquistare: Garze, Fisiologica Monodose poiché per evitare otiti è necessaria la sterilità.
Come pulire il Naso di un neonato
La pulizia del naso dovrebbe essere effettuata prima di ogni pasto, anche per la pulizia interna del naso, si raccomanda di non usare corpi estranei, ma tutt’al più l’installazione di qualche goccia di acqua, di soluzione fisiologica per narice.
E’ bene effettuare la pulizia una volta al giorno e nel caso di naso chiuso è fondamentale prima di ogni pasto e comunque ogni volta sia necessario.
In caso di naso chiuso indispensabile è associare lavaggi nasali per liberare le vie respiratorie, con 5 ml (se il bimbo ha meno di 12 mesi) con 10 ml (se ha tra 12 mesi e 3 anni) di fisiologica preferibilmente scaldata ( sotto acqua calda ) a 37° (temperatura corporea) e solo qualora risultasse necessario procedere con la pulizia tramite aspiratore nasale.
In caso di tosse grassa potrebbe essere utile effettuare l’aerosol con acqua ipertonica dopo i lavaggi e prima della pappa. Vi consiglio di preparare tutto prima o tenerlo direttamente accanto al fasciatoio. Un consiglio utile è quello di lavarglielo la sera dopo il bagnetto, che con i suoi fumenti ha già espletato una funzione ammorbidente e fluidificante.
Perché è bene fare i lavaggi al naso di un neonato?
I lavaggi sono utili per un duplice motivo.
Il primo più conosciuto, è che in caso di raffreddore i neonati con meno di un anno d’età non potendosi soffiare il naso, se hanno il naso chiuso non riescono a succhiare e a mangiare bene, quindi risulta fondamentale pulirlo sia per facilitare la loro alimentazione sia per permettere un sonno notturno tranquillo.
Va precisato che circa il 70-80% delle infezioni respiratorie nei bambini sono di natura virale e questo significa che non esiste una terapia mirata al virus (come avviene invece nel caso dei batteri che vengono uccisi con un antibiotico), bensì terapie utili ad alleviare i sintomi respiratori che le accompagnano.
Il secondo motivo è che in caso di bambino in salute con il lavaggio non si cerca la prevenzione del raffreddore ma l’eliminazione della colonizzazione virale e batterica nasofaringea e con essi i rischi di otite e sinusite.
Inoltre, un naso non libero favorisce il ristagno di secrezioni nei seni paranasali e queste secrezioni possono scendere nelle basse vie aeree per aspirazione causando bronchiti asmatiche, bronchiti catarrali e polmoniti.
So bene che veder piangere i nostri piccini ci fa stringere il cuore e pertanto questa pratica spesso non è effettuata se non in caso di raffreddamento, ma vorrei condividere con voi la mia esperienza dicendovi che io la pensavo esattamente così fino a che la mia piccola si è ammalata e a causa di un raffreddore che non le permetteva di respirare, ho dovuto fare un day hospital all’ospedale dove le hanno effettuato un mega lavaggio e diagnosticato un principio di bronchiolite e come unica terapia quella di fare prima di ogni pasto lavaggi e aerosol.
Vi posso assicurare che ha sofferto molto di più in quei giorni, che quando giornalmente le faccio il lavaggio che ormai è diventato di prassi e non la fa piangere neanche più.
Come effettuare i lavaggi al naso di un bambino
Vi consiglio di preparare tutto prima o tenerlo direttamente accanto al fasciatoio. Io glielo lavo la sera dopo il bagnetto che con i suoi fumenti ha già espletato una funzione ammorbidente e fluidificante. Quando aveva il raffreddore e occorreva assicurarsi un’umidità circa del 55% -65%, non avendo l’umidificatore prima di effettuare il bagnetto lasciavo scorrere l’acqua della doccia così che stando un po’ di tempo in quell’ambiente saturo di umidità le si sciogliesse bene il muco.
La procedura da seguire è la seguente:
- Aspirare nella siringa la quantità di soluzione fisiologica prevista per l’età e lasciare l’ago nel flacone di fisiologica
- Riscaldare la siringa sotto acqua calda per circa 10-15 secondi
- Adagiare supino il neonato con il capo ruotato da un lato e posizionare la siringa all’ingresso della narice superiore, direzionata verso l’orecchio dello stesso lato.
- Svuotare tutta la siringa, esercitando sul pistone una pressione continua e lenta. La soluzione fisiologica fuoriesce solitamente dalla narice inferiore, trascinando con sé le secrezioni.Esistono in commercio dei particolari cappucci ( Nasal Washing Cup) che si applicano alla siringa così da tappare bene la narice ed evitare che l’acqua rifluisca giù per la stessa per gravità. Se la posizione è corretta, la soluzione non raggiunge la gola e non provoca fastidio. Ripetere sul lato opposto.
- Un altro metodo se non riuscite a tenere fermo il piccolo e può essere tenuto in braccio, è posizionarlo lateralmente con la sua testa più in basso rispetto al piano delle sue spalle. Potrebbe essere il caso di farsi aiutare dal proprio marito/compagno.
- Non è necessario utilizzare un aspiratore nasale a meno che il bimbo non sia molto raffreddato.
- Lavare la siringa sotto acqua corrente e riposizionarla nell’ago connesso al flacone di fisiologica.
Non è necessario utilizzare un aspiratore nasale a meno che il bimbo non sia molto raffreddato.
Lavare la siringa sotto acqua corrente e riposizionarla nell’ago connesso al flacone di fisiologica.
Da acquistare:
- Soluzione fisiologica isotonica è acquistabile in comode monodosi (costano circa 8€ e se effettuati lavaggi giornalieri durano circa 24 giorni) o in bottiglie da 500ml decisamente più economiche circa 1.80 € e durano più di 3 mesi, inoltre all’ospedale mi hanno riferito che l pressione esercitata dalla siringa è quella più corretta per il lavaggio rispetto alla pipetta monodose.
- Soluzione fisiologica ipertonica (da utilizzare con aerosol)
- Siringa
- Aspiratore. In commercio i più gettonati sono quelli della Chicco e della Narhinel, io ho acquistato il primo poiché sia l’aspiratore che le ricariche costano decisamente meno. L’ho utilizzato quando era piena di catarro e vi posso assicurare che la funzionalità è la medesima.
- Aerosol
Spero abbiate trovato consigli utili. Come sempre vi invito a scrivermi e a condividere con me le vostre esperienze!